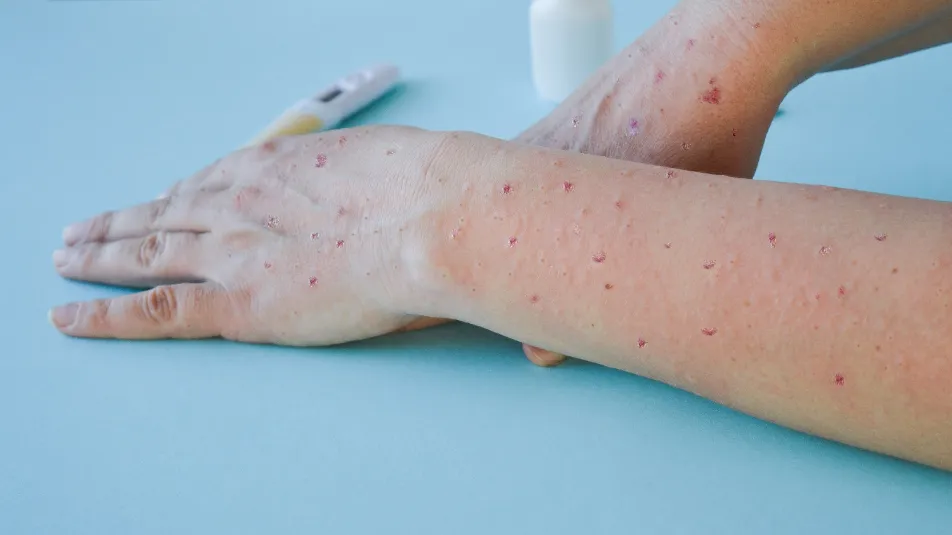
Monkeypox
Humane monkeypox is een zoönose veroorzaakt door het monkeypoxvirus (apenpokkenvirus).1 Het is een orthopoxvirus en daarmee nauw verwant aan het variolavirus (pokkenvirus) waartegen werd gevaccineerd tot 1989.1,2,3 Besmettingen met het apenpokkenvirus worden buiten West- en Centraal-Afrika zelden gezien. Het gaat normaal om iemand die in Afrika is geweest (en soms ook iemand anders besmet) of het wordt gelinkt aan de import van knaagdieren.1
De verschijnselen van een besmetting met apenpokken lijken op die van pokken, maar dan milder. Zo is er sprake van koorts en andere malaise symptomen en vlekken die overgaan in blaasjes. Een onderscheidend kenmerk is lymfadenopathie.1,2 Er zijn weinig gegevens over de virale kinetiek of de duur van de virusuitscheiding. Transmissie van mens-tot-mens komt minder vaak voor, maar is mogelijk bij nauw contact via huidlaesies, ademhalingsdruppels en besmette voorwerpen.4
Er is geen behandeling voor apenpokken. Twee orale antivirale middelen, brincidofovir en tecovirimat, hebben eerder wel al hun werkzaamheid tegen monkeypox bij dieren aangetoond.5
Doel van het onderzoek
Doel van een retrospectieve observationele studie was het beschrijven van het longitudinale klinische verloop van monkeypox, gekoppeld aan virale dynamiek, en eventuele bijwerkingen gerelateerd aan nieuwe antivirale therapieën.1
Onderzoekspopulatie
De studie werd uitgevoerd in het Verenigd Koningrijk (VK) en omvatte alle patiënten die werden behandeld in high consequence infectious disease centra (HCID-centra) in Liverpool, Londen en Newcastle. Uiteindelijk zijn tussen 15 augustus 2018 en 10 september 2021 zeven patiënten geïdentificeerd met het apenpokkenvirus.1
Van de zeven patiënten waren er vier mannen (patiënt 1, 2, 4 en 5) en drie vrouwen (patiënt 3, 6, en 7). Geen van deze patiënten was in het verleden gevaccineerd tegen pokken. Vier patiënten liepen apenpokken op buiten het VK, te weten Nigeria (patiënt 1, 2, 4 en 5). De overige drie liepen het in de VK op (patiënt 3, 6 en 7): één patiënt was een gezondheidswerker die het virus nosocomiaal verwierf (patiënt 3), één patiënt die het virus in 2021 in het buitenland verwierf (patiënt 5) bracht het over op een kind van < 2 jaar (patiënt 6) en een volwassene (patiënt 7) binnen dit huishoudcluster.1 Patiënt 7 werd hoogstwaarschijnlijk besmet bij het zorgdragen voor patiënt 6.4
Verloop en virale dynamiek
Alle zeven patiënten hadden huidlaesies die PCR-positief waren voor apenpokkenvirus-DNA. Alle patiënten hadden viraal DNA detecteerbaar in swabs van de bovenste luchtwegen, met DNA detecteerbaar in het bloed bij zes patiënten (uitgezonderd patiënt 6) en urine bij vier patiënten (patiënt 1, 2, 3 en 4).1
Opmerkelijke ziektekenmerken waren onder andere viremie, langdurige detectie van monkeypoxvirus-DNA in swabs van de bovenste luchtwegen, een reactieve lage stemming, en een monkeypoxvirus PCR-positief diep weefselabces (patiënt 2). Vijf patiënten (patiënt 1, 2, 3, 4 en 6) verbleven meer dan drie weken (range 22-39 dagen) in isolatie als gevolg van langdurige PCR-positiviteit. Voor één patiënt was de opnameduur dertien dagen (patiënt 5). Patiënt 7 werd maar tien dagen opgenomen in het ziekenhuis. Alle patiënten herstelden volledig.1
Antivirale behandeling
De eerste drie patiënten werden behandeld met brincidofovir (200 mg, eenmaal per week oraal) en ontwikkelden allen verhoogde leverenzymen, hetgeen resulteerde in het staken van de therapie. Eén patiënt van deze groep had een milde terugval zes weken na ontslag uit het ziekenhuis (patiënt 3). Patiënt 7 werd in 2021 behandeld met tecovirimat (600 mg, tweemaal daags oraal, 2 weken), ondervond geen bijwerkingen, en had een kortere duur van virale uitscheiding en ziekte in vergelijking met de andere zes patiënten.1
Conclusie
Tecovirimat verkorte de duur van opname en gaf geen bijwerkingen bij een patiënt met apenpokken. Bij de patiënt was virale uitscheiding korter dan bij de patiënten die geen tecovirimat ontvingen. De onderzoekers geven aan dat er dringend behoefte is aan prospectief onderzoek naar antivirale middelen voor deze ziekte.1
Nieuws over apenpokken en de behandeling
Recentelijk zijn er in Nederland en andere landen, waar het apenpokkenvirus niet endemisch voorkomt, meerdere mensen gediagnostiseerd met apenpokken. Het zou daarbij gaan om de West-Afrikaanse virusvariant welke over het algemeen mildere ziekteverschijnselen geeft dan de variant uit Centraal-Afrika. Deze nieuwe gevallen zijn niet typisch voor uitbraken van apenpokken, omdat er onder andere geen gemelde reizen zijn vanuit endemische gebieden. Op basis van de momenteel beschikbare informatie zijn besmettingen voornamelijk, maar niet uitsluitend geïdentificeerd bij mannen die seks hebben met mannen en die zorg zoeken in eerstelijnszorg en klinieken voor seksuele gezondheid.3
Tecovirimat is op 6 januari 2022 door het Europees Geneesmiddelenbureau (EMA) goedgekeurd voor onder andere apenpokken en koepokken. Dit dan ‘onder uitzonderlijke omstandigheden’; het was tijdens de registratie niet mogelijk om volledige informatie over dit geneesmiddel te verkrijgen vanwege de zeldzaamheid van de ziekte.6
Apenpokken is recent aangemerkt als A-ziekte: artsen moeten nieuwe besmettingen of verdenkingen van apenpokken direct melden.3,7
Referenties
- Adler H, et al. The Lancet. 2022; https://doi.org/10.1016/S1473-3099(22)00228-6
- RIVM actueel. Verkregen via https://www.rivm.nl/monkeypox-apenpokken, op 27-05-2022
- WHO nieuws. Verkregen via https://www.who.int/emergencies/disease-outbreak-news/item/2022-DON385, op 27-05-2022
- Hobson G, et al. Euro Surveill. 2021; https://doi.org/10.2807/1560-7917.ES.2021.26.32.2100745
- RIVM Richtlijnen. Verkregen via https://lci.rivm.nl/richtlijnen/pokken, op 27-05-2022
- EMA Tecovirimat SIGA. Verkregen